病院リハビリテーション部に新たに開設された「再生医療リハビリテーション室」は、名前の通り、再生医療を念頭に置いたリハビリテーションを推進するためにつくられた組織です。私たちの研究室では脊髄損傷者の歩行機能回復の実現を目標に掲げ、ヒトの立位姿勢や歩行運動のしくみ、脊髄損傷者の残存運動機能に関する研究を進めてきました。これまでの研究では、脊髄損傷に対する再生医療が現実のものとなった場合を想定し、手術前、手術後にどのようなリハビリテーションを行う必要があるか、機能回復を導く上での効果的な方法としてどのような取り組みを行うことが良いかを具体的に考えてきましたので、今後は研究成果をリハビリテーションの現場に活かすべく、医療スタッフの皆さんと力を合わせながら再生医療リハビリテーション室での新しい取り組みを進めていきたいと思っています。
再生医療の実現を想定した場合、この『歩行様筋活動』は大変大きな意味を持ちます。なぜなら、脊髄損傷後にもなお、機能低下をできるだけ最小化するために装具歩行を行うことそのものが、手術前の脊髄機能を維持するためのリハビリテーションになり得るためです。つまり、再生医療の実現によって、脊髄完全損傷者にも機能回復という大切な意義が付与されることになります。再生手術の手法や技術はもちろん重要ですが、受傷してから手術を受けるまでの間に、いかに残存機能を維持し、潜在的歩行能力を高めておくかが重要になる、とも言い換えられるでしょう。
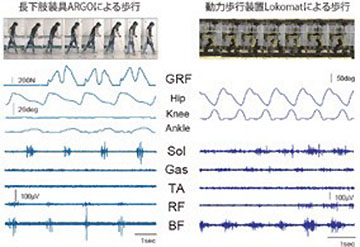
図1 長下肢装具・動力歩行装具での歩行中に麻痺下肢に発現する歩行様筋活動
損傷部周辺の神経連絡再開がもたらす結果は、随意指令、感覚情報の伝達といったプラスの側面だけではなく、痛みや痺れなどの感覚、交感神経系の過剰反応などが発現する可能性も孕んでいることを、まずは適確に認識する必要があると思います。
再生医療への社会的関心の高さの一方で、実際のところどの程度の実現可能性があるのかを正確に認識することは、なかなか難しいのではないかと思います。こと脊髄神経の再生に限っても、iPS細胞や神経幹細胞、そして自家嗅粘膜移植など、異なるアプローチが存在し、それぞれに利点と課題があり、どの方法がいつ、医療のもとで実現するのかを知りたいと思うことは必然です。これまでは現実味の少ないものとしてとらえられてきた脊髄損傷者の再生医療について、私たちはその可能性と課題を明確にし、検討していき、少しでも医療・リハビリテーションの進歩に貢献できればと考えています。
私たちの研究室では現在、新しい歩行ツールとして脊髄損傷者のためのカーボン製長下肢装具を開発しています(図2参照)。この装具はカーボン素材を用いた軽量化と機能性向上、脊髄再生手術前後のリハビリテーションでの活用を目指しており、今後の再生医療リハビリテーションの新しい取り組みと歩調を合わせて、数年以内の製品化を目標に開発を進めています。このように、再生医療の進歩に呼応したリハビリテーション領域での新しい取り組みを進めることで、脊髄損傷後のより良いリハビリテーションのありかたを模索していければと考えています。

図2 現在開発中の脊髄損傷者用カーボン長下肢装具
髄損傷者の潜在的歩行能力
10年以上前のことになりますが、2002年から2005年にかけての期間、慢性期脊髄完全損傷者を対象として長下肢装具をつけての歩行訓練を実施し、その効果を検証する研究を行いました。たとえ下肢に完全麻痺を負っていても、下肢および体幹を装具で固定することで、立位姿勢の維持や、杖や平行棒を使っての歩行が可能になります。この研究を通して、12週間の装具歩行訓練を行うことで健康増進に資する適正な運動強度(免疫機能や血液性状に改善)での歩行動作が可能になることを支持する結果を得たこととともに、私たちが着目したのは、脊髄完全損傷者が装具歩行を行っている際に生じる麻痺下肢の筋活動でした(図1左参照)。装具歩行時に生じるリズミカルな筋活動、すなわち『歩行様筋活動』は、歩行中の関節運動や荷重の変化に応じて、脊髄の中にある歩行中枢の活動を活性化させた結果なのではないかと考えました。但し当時は、まだまだ再生医療の実現を具体的に考えられる時代ではありませんでしたから、装具による歩行訓練の意義は、健康の維持増進、麻痺領域の機能低下の防止、心理的な効果などに留まらざるを得ませんでした。再生医療の実現を想定した場合、この『歩行様筋活動』は大変大きな意味を持ちます。なぜなら、脊髄損傷後にもなお、機能低下をできるだけ最小化するために装具歩行を行うことそのものが、手術前の脊髄機能を維持するためのリハビリテーションになり得るためです。つまり、再生医療の実現によって、脊髄完全損傷者にも機能回復という大切な意義が付与されることになります。再生手術の手法や技術はもちろん重要ですが、受傷してから手術を受けるまでの間に、いかに残存機能を維持し、潜在的歩行能力を高めておくかが重要になる、とも言い換えられるでしょう。

図1 長下肢装具・動力歩行装具での歩行中に麻痺下肢に発現する歩行様筋活動
脊髄再生医療によってもたらされるもの
ここ数十年来の研究によって、脊髄不全損傷者の歩行機能改善についての効果が、大規模な無作為化比較試験(randomized control trial,RCT)の結果によっても既に裏付けられています。再生医療がもたらすのは、これまで麻痺領域の神経機能の回復が困難とされてきた脊髄完全損傷者が、不全損傷者相当に回復の可能性を持てる状態へと導く、というステップですから、再生医療技術の確立とともに、その術前・術後の効果的なリハビリテーション方法を整備することは急務の課題と言えます。再生医療によって、それまで途絶していた神経を繋げることができたとしても、無数ある、異なる特性を持った神経線維がもとのように整然と繋がれる可能性についてなお、一定の困難が予測されます。損傷部周辺の神経連絡再開がもたらす結果は、随意指令、感覚情報の伝達といったプラスの側面だけではなく、痛みや痺れなどの感覚、交感神経系の過剰反応などが発現する可能性も孕んでいることを、まずは適確に認識する必要があると思います。
再生医療への社会的関心の高さの一方で、実際のところどの程度の実現可能性があるのかを正確に認識することは、なかなか難しいのではないかと思います。こと脊髄神経の再生に限っても、iPS細胞や神経幹細胞、そして自家嗅粘膜移植など、異なるアプローチが存在し、それぞれに利点と課題があり、どの方法がいつ、医療のもとで実現するのかを知りたいと思うことは必然です。これまでは現実味の少ないものとしてとらえられてきた脊髄損傷者の再生医療について、私たちはその可能性と課題を明確にし、検討していき、少しでも医療・リハビリテーションの進歩に貢献できればと考えています。
具体的な今後の取り組み
再生手術は脳から麻痺部位への神経指令をつなぐことが目的ですが、歩行運動の再獲得を実現するためには、脳からの命令とともに、脊髄の歩行中枢が適切に働くしくみを整えることが重要となります。したがって、再生手術前後のリハビリテーションの中心は、立位姿勢・歩行運動に関わる脊髄機能を再活性させるために、研究所に設置されている動力歩行装置Lokomat(図1右参照)、第三体育館に設置されている立位訓練装置EasyStandなどを用いた積極的な歩行リハビリテーションの実施になります。同時に、リハビリテーションによる効果がどの程度、どのようなプロセスで生じるのかを、脳や脊髄の神経機能、麻痺部位の動作の精緻な計測によって明らかにすることを目指します。神経再生そのものの実現可能性に焦点があてられている現時点では、合併症やリスクについての検証(とりわけ動物実験で検証不可能な、ヒト対象の実証研究)にまで、充分な視点が注がれていません。私たちは再生医療前後のリハビリテーションが担う役割を広くとらえながら、今後、病棟看護部の方々との協力により、自律神経機能や排泄機能、痛みなどへの影響の変化をしっかりと捉えていきたいと考えています。私たちの研究室では現在、新しい歩行ツールとして脊髄損傷者のためのカーボン製長下肢装具を開発しています(図2参照)。この装具はカーボン素材を用いた軽量化と機能性向上、脊髄再生手術前後のリハビリテーションでの活用を目指しており、今後の再生医療リハビリテーションの新しい取り組みと歩調を合わせて、数年以内の製品化を目標に開発を進めています。このように、再生医療の進歩に呼応したリハビリテーション領域での新しい取り組みを進めることで、脊髄損傷後のより良いリハビリテーションのありかたを模索していければと考えています。
まとめ
脊髄損傷によって下肢に麻痺をお持ちの患者さんの多くは、歩行機能の回復への強い願望をお持ちのことと思います。私たち人間は二本足で立ち、歩くことを基本的な行動形態としていますから、歩行が困難となることがもたらす身体的、社会的、心理的影響は極めて大きいものと考えられます。脊髄神経の再生は、神経の組織解剖学的な再建に加えて立位・歩行を含む機能面での回復を実現してこそ成功といえることから、今後の再生医療と連携したリハビリテーションの取り組みによって、課題を明確にし、一つ一つ、解決していけるように尽力していきたいと考えています。再生医療というと兎角、次世代のものというように捉えられがちですが、具体的かつ意欲的にこの課題に取り組んでいくことで、先端的な治療のスタイルを確立していければと考えています。

図2 現在開発中の脊髄損傷者用カーボン長下肢装具