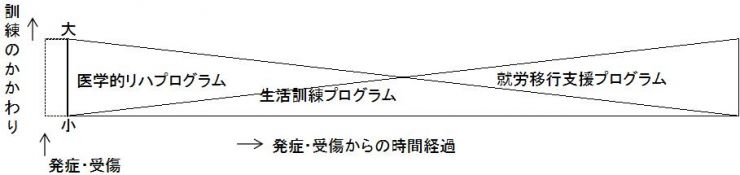
高次脳機能障害の標準的リハビリテーションプログラム概要
高次脳機能障害のリハビリテーションプログラムには、一般的に、発症・受傷からの相対的な期間と目標によって次の3つがあります。
医学的リハビリテーション(以下「医学的リハプログラム」という。)には、個々の認知障害の対処をめざす認知リハビリテーション以外に、心理カウンセリング、薬物治療、外科的治療なども含まれます。一方、生活訓練、就労移行支援では、認知障害が大きな問題であったとしても、訓練の対象は認知障害そのものではなく、日常生活や職業において必要と考えられる動作や技能を獲得あるいは習得することに主眼が置かれています。